Papel inmunomodulador y neuroprotector de cortistatina en un modelo preclínico de ictus isquémico.
Julia Castillo-González, Lara Buscemi, Pablo Vargas-Rodríguez, Ignacio Serrano-Martínez, Irene Forte-Lago, Marta Caro, Melanie Price, Pedro Hernández-Cortés, Lorenz Hirt, Elena González-Rey
Relevancia: Este trabajo se ha publicado en la revista Pharmacological Research, con un Índice de impacto (IF) de 9.1. Esta revista ocupa el primer decil en la categoría de Farmacología y Farmacia (posición 13 de 354)
RESUMEN
El ictus es el resultado de una oclusión permanente o transitoria de una arteria cerebral, lo que conduce a una lesión cerebral irreversible y a secuelas a largo plazo. A pesar de los continuos avances en las técnicas de revascularización, el ictus sigue siendo la segunda causa principal de muerte en todo el mundo. Una comprensión integral de los mecanismos complejos e interconectados que subyacen a su patología, así como de los mediadores endógenos que modulan las respuestas al ictus, resulta esencial para el desarrollo de nuevos tratamientos e intervenciones efectivas.
Los resultados de esta investigación demostraron que la administración periférica de cortistatina, 24 horas después del ictus, redujo significativamente el daño neurológico y mejoró la recuperación motora de los animales. Además, la neuroprotección inducida por cortistatina fue multitarget, ya que moduló la reactividad glial y la formación de la cicatriz glial, facilitó la recuperación de la barrera hematoencefálica y reguló la disfunción inmune, tanto local como sistémica. Sin embargo, la administración de cortistatina inmediatamente después del ictus, o en tiempos cortos tras el ictus, no resultó beneficiosa e incluso fue perjudicial, debido al efecto antiinflamatorio de esta molécula, que bloqueó procesos clave para la recuperación.
Estos hallazgos subrayan la importancia de comprender las dinámicas espacio-temporales de la patología del ictus para desarrollar estrategias terapéuticas innovadoras con ventanas terapéuticas adecuadas. La interrupción prematura de ciertos procesos neuroinflamatorios podría comprometer inadvertidamente los mecanismos neuroprotectores. En resumen, nuestro estudio destaca a cortistatina como un enfoque terapéutico novedoso y pleiotrópico contra el ictus isquémico, ofreciendo nuevas opciones de tratamiento para pacientes que se someten a una intervención temprana de revascularización, pero no tienen el éxito esperado en su recuperación.
Los resultados de esta investigación demostraron que la administración periférica de cortistatina, 24 horas después del ictus, redujo significativamente el daño neurológico y mejoró la recuperación motora de los animales. Además, la neuroprotección inducida por cortistatina fue multitarget, ya que moduló la reactividad glial y la formación de la cicatriz glial, facilitó la recuperación de la barrera hematoencefálica y reguló la disfunción inmune, tanto local como sistémica. Sin embargo, la administración de cortistatina inmediatamente después del ictus, o en tiempos cortos tras el ictus, no resultó beneficiosa e incluso fue perjudicial, debido al efecto antiinflamatorio de esta molécula, que bloqueó procesos clave para la recuperación. Estos hallazgos subrayan la importancia de comprender las dinámicas espacio-temporales de la patología del ictus para desarrollar estrategias terapéuticas innovadoras con ventanas terapéuticas adecuadas. La interrupción prematura de ciertos procesos neuroinflamatorios podría comprometer inadvertidamente los mecanismos neuroprotectores. En resumen, nuestro estudio destaca a cortistatina como un enfoque terapéutico novedoso y pleiotrópico contra el ictus isquémico, ofreciendo nuevas opciones de tratamiento para pacientes que se someten a una intervención temprana de revascularización, pero no tienen el éxito esperado en su recuperación.
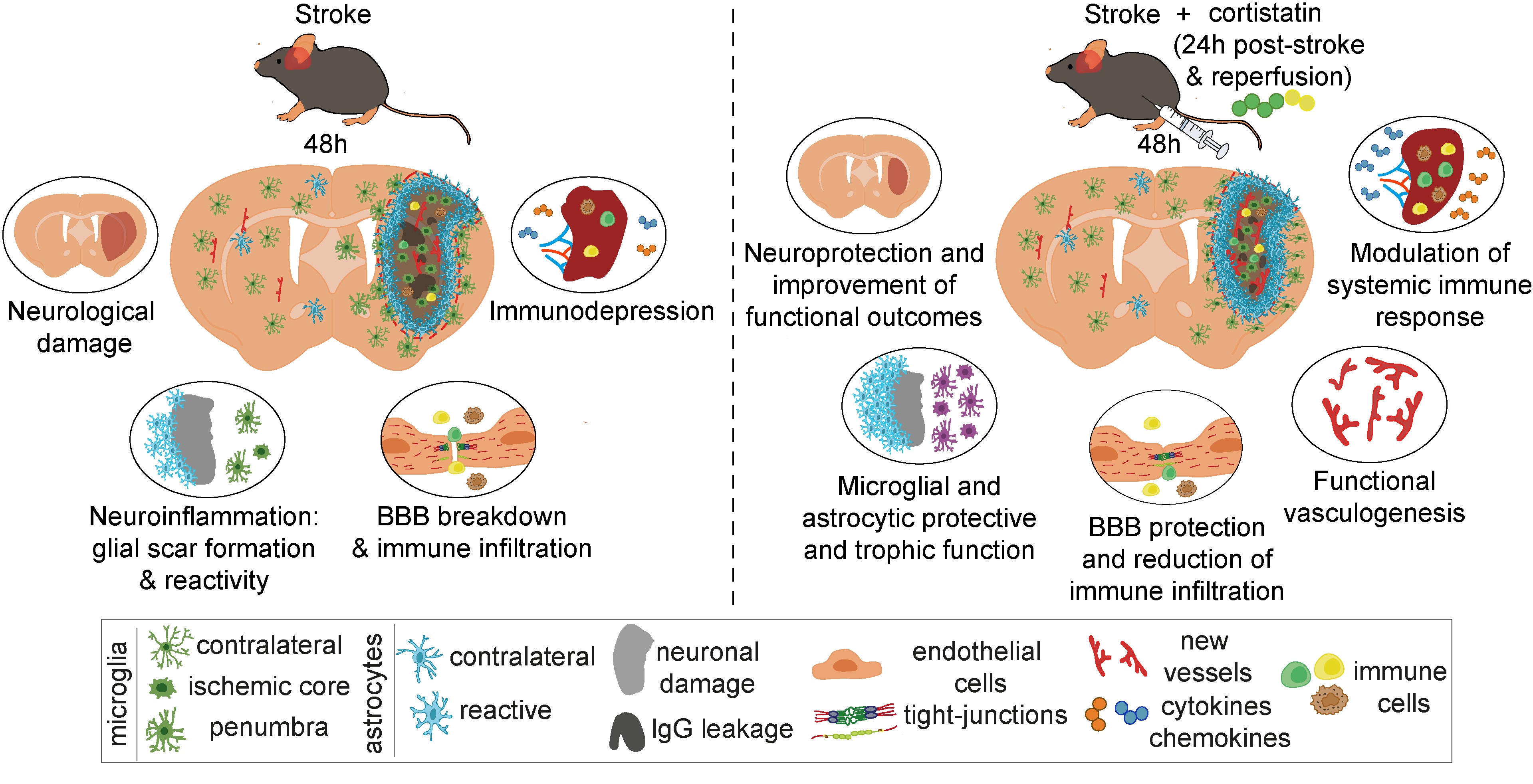
Fig:Representación esquemática del papel propuesto de la administración de cortistatina en la fisiopatología del ictus isquémico. A la izquierda, se ilustran los procesos patológicos que ocurren tras un ictus, incluidos el daño neurológico, la neuroinflamación, la formación de la cicatriz glial, la ruptura de la barrera hematoencefálica, la infiltración inmunitaria y la inmunosupresión. A la derecha, se muestran los procesos regulados tras la administración de cortistatina 24 horas después del ictus, como la neuroprotección y la mejora de los síntomas motores, la modulación de las respuestas gliales hacia funciones protectoras y tróficas, la protección de la barrera hematoencefálica, la disminución de la infiltración inmunitaria, la vasculogénesis funcional y la modulación de las respuestas inmunológicas local y sistémica. La leyenda inferior detalla los diferentes tipos de células y estructuras implicadas.
doi.org/10.1016/j.phrs.2024.107501
